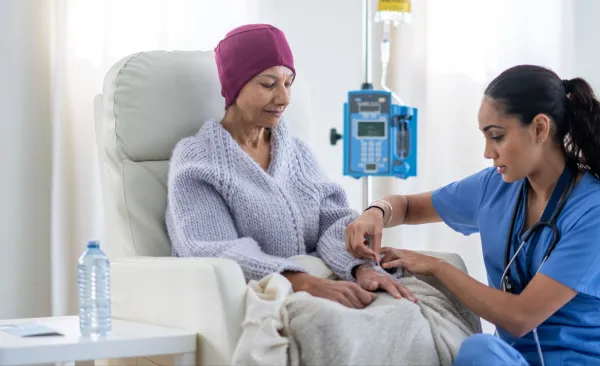
Химиотерапията е един от основните стълбове в лечението на злокачествени заболявания.
Макар да е насочена към унищожаване на раковите клетки, тя често засяга и здрави тъкани, особено тези в храносмилателния тракт, костния мозък и устната кухина.
Това предизвиква редица странични ефекти, които влияят не само на физическото състояние на пациента, но и на възможността му да се храни пълноценно.
Според ръководство на Националния институт по рака в САЩ, правилното хранене е критично важно по време и след лечението, то подпомага възстановяването на организма, укрепва имунната система и подобрява качеството на живот.
Хранителни предизвикателства при химиотерапия
Пациентите, подложени на химиотерапия, често се сблъскват с комбинация от неприятни симптоми, които променят начина, по който възприемат храната. Много от тях изпитват значително намаляване на апетита, което понякога води до нежелано отслабване и загуба на мускулна маса. Други страдат от гадене, повръщане и чревни смущения, като диария или запек. Промените във вкуса и мириса на храната също са често срещани, например месото може да придобие метален вкус, а любимите подправки да станат непоносими.
Наред с това, възпаления в устата и гърлото, известни като мукозити, могат да направят дори мека и неутрална храна болезнена за консумация. Сухотата в устата, усещането за горчивина или „празен“ вкус затрудняват приема на достатъчно калории, което изостря още повече хранителния дефицит.
Значението на калориите и протеините
Една от основните препоръки на специалистите е да се увеличи приема на калории и белтъци, тъй като те са необходими за възстановяване на тъканите, поддържане на мускулната маса и снабдяване на организма с енергия.
За пациенти с намален апетит или с повръщане, висококалоричните и лесно смилаеми храни са особено важни. Вместо да се ограничават до салати и леки закуски, добре е да включват в дневното си меню продукти като пълномаслено мляко, кисело мляко, сирене, яйца, както и мазни риби (сьомга, скумрия), които са богати не само на белтъчини, но и на омега-3 мастни киселини. Ядките и таханът също са добър избор, тъй като са калорийни и съдържат ценни мазнини и минерали.
Ако твърдата храна се понася трудно, подходящи алтернативи са крем-супите, пюретата и хранителните шейкове. Приготвени със сметана, масло, протеин на прах или авокадо, тези напитки могат да осигурят нужните хранителни вещества в удобна и лесна за поглъщане форма.
Чести, но малки хранения
За много пациенти, загубата на апетит е съпътствана от бързо чувство на ситост и отвращение към големи количества храна. Вместо традиционните три хранения на ден, се препоръчва да се хапва на всеки два до три часа, но в много по-малки количества. Например, сутрин може да се започне с половин банан и малко кисело мляко, последвано от парче сирене с пълнозърнест крекер няколко часа по-късно. В обедните и следобедните часове може да се включат меки супи или пюрета, а вечер – малка порция варено яйце с картофено пюре.
Важно е храната да се поднася по приятен начин – добре подредена чиния с контрастни цветове и свеж вид, без натрапчиви миризми, може да предизвика апетит дори когато желанието за хранене липсва. Визуалната привлекателност и познатите вкусове също играят роля, много пациенти предпочитат комфортни, „домашни“ ястия.
Стратегии при гадене и повръщане
Гаденето е едно от най-изтощителните странични действия на химиотерапията. За справяне с него, специалистите препоръчват да се избягват мазни, пържени и пикантни храни, както и такива с интензивен аромат. Вместо това, храни с неутрален вкус, като обикновен ориз, варени картофи, препечен хляб или банани, се понасят значително по-добре. Подходящи са също и леки супи, желе и студени напитки без кофеин.
Храненето в полуседнало положение и избягването на лежане след ядене също помагат. Някои пациенти намират облекчение при дъвчене на свеж джинджифил или пиене на джинджифилов чай – естествен антиеметик. Студените и сухи храни (напр. солети, зърнени хапки) могат да бъдат началото на храненето, особено в дните на терапия.
Когато устата боли – адаптация и облекчение
Възпалението на устната лигавица изисква внимателен подбор на текстурата и температурата на храната. Меки и студени храни като кисело мляко, пюрирани зеленчуци, млечни шейкове, овесена каша и желе са значително по-лесни за консумация. Студените температури имат лек обезболяващ ефект – смученето на ледени кубчета или близалки без захар често се използва преди химиотерапия, за да намали риска от мукозити.
Пациентите трябва да избягват киселинни продукти, включително цитрусови сокове, домати и оцет, както и пикантни или груби храни, които могат да раздразнят лигавицата. Добра устна хигиена и редовни гаргари със солено-соден разтвор могат да помогнат за успокояване на възпаленията и превенция на инфекции.
При диария и запек – различни стратегии
Диарията, често провокирана от някои видове химиотерапия или антибиотици, изисква диета с ниско съдържание на фибри. Това включва избягване на пълнозърнести продукти, сурови зеленчуци и плодове с кожа, и предпочитане на храни като бял ориз, варени картофи без кожа, препечен бял хляб и ябълково пюре. Тези храни „стягат“ храносмилателната система и са лесни за усвояване.
От друга страна, запекът се облекчава чрез увеличаване на приема на разтворими и неразтворими фибри – като овесени ядки, сушени сливи, пълнозърнести зърнени храни, както и чрез прием на повече вода и физическа активност. Разходките, дори кратки, могат да стимулират перисталтиката и да подобрят редовността.
Възстановяване след лечението – нов хранителен режим
След приключване на химиотерапията, нуждите на организма се променят. Това е моментът, в който храненето трябва да се трансформира от стратегия за справяне със страничните ефекти към основа за дългосрочно здраве и превенция. Здравословната диета, подобна на средиземноморския модел, е силно препоръчвана от специалистите, тя включва изобилие от плодове и зеленчуци, пълнозърнести храни, бобови култури, ядки, зехтин, риба и ограничено количество червено месо.
Важно е пациентите да се върнат към пълноценно хранене постепенно, като наблюдават реакциите на тялото си. Страничните ефекти, като промени във вкуса или чувствителност към определени храни, може да се задържат седмици или месеци. С времето те отшумяват, но вниманието към здравословните навици трябва да остане.
Професионалната роля на диетолога
Диетологът играе незаменима роля в процеса на лечение. Специалистите по хранене могат да изготвят индивидуални планове, съобразени със специфичните нужди, желания и ограничения на пациента. Това включва не само балансиране на приема на калории и макронутриенти, но и съвети за приготвяне на подходящи храни, избор на продукти и хранене при съпътстващи заболявания като диабет или бъбречни проблеми.
Клиничният диетолог също може да помогне в психологически аспект – като подкрепи пациента в адаптацията към нов начин на живот, включително през възстановителния период.
Храненето при и след химиотерапия не е второстепенна грижа, а част от терапията. Вниманието към индивидуалните нужди на организма, информираността за възможните хранителни предизвикателства и подкрепата от медицински специалисти са ключови за преминаването през лечението с по-малко усложнения и с повече сили.
Правилната храна не може да излекува рака, но може да даде на тялото необходимото, за да понесе борбата.
Съдържанието е информативно и не представлява консултация, препоръка или съвет. При въпроси относно вашето здраве, медицинско състояние или лечение, задължително се консултирайте с медицински специалист.