България отчита ръст в имунизациите на деца срещу ракови заболявания
От средата на 2025 година важна промяна вече е факт, за първи път и момчетата могат да получат безплатна ваксина, наред с момичетата. Зад тази програма стои един категоричен медицински факт, имунизацията може да предотврати рак.
Репортажът на Мария Савкова за предаването „Тази сутрин“ по bTV, ни среща с лекари и медицински експерти, които обясняват важността от ваксинацията и напременната профилактика.
Защо HPV е толкова опасен
Човешкият папилома вирус е по-разпространен, отколкото повечето хора си представят. Той всъщност е най-честата полово предаваната инфекция. Статистиката е показва, че 8 от 10 души ще се срещнат с него през живота си. До навършване на 45-годишна възраст 80% от жените и мъжете в България се заразяват с HPV, независимо от броя на партньорите.
Вирусът се предава предимно при сексуален контакт, но в редки случаи може да се разпространи и при контакт кожа с кожа или със заразена повърхност. Тежестта на инфекцията се крие в липсата на симптоми, тя не дава знаци за себе си, докато не причини рак. При повечето заразени имунната им система успява да се пребори с вируса, но в малка част от случаите той остава в организма и води до развитие на злокачествени заболявания.
От над 200-те изолирани типа HPV, които заразяват кожата и лигавиците, 14 са високорискови и могат да причинят рак. Високорисковите типове се откриват при 99% от предраковите заболявания на маточната шийка. HPV е отговорен за 5% от всички ракови заболявания в света, засягайки както жени, така и мъже.
Ракът на маточната шийка е проблем с национален мащаб
Фокусът върху рака на маточната шийка не е случаен. След рака на гърдата, ракът на маточната шийка е вторият най-разпространен рак при млади жени между 15 и 44 годишна възраст. България заема второто място в Европейския съюз, както по заболяемост, така и по смъртност. У нас се регистрират 22,7 заболели на 100 000 жени, при средна заболяемост за ЕС от 11,7 на 100 000. Още по-сериозна е статистиката за смъртността, 11,1 починали на 100 000 жени в България, спрямо 5,3 за целия Европейски съюз.
По данни на Националния център по обществено здраве и анализи за последните две години диагностицираните са над 700 жени. Това означава, че средно около две жени всеки ден чуват тази диагноза, а една губи живота си. Особено болезнено е, че много често пациентките са млади жени – майки, съпруги, жени в разцвета на живота и кариерата си.
"Най-голямата драма за нас като лекари е да погледнем един млад човек и да му кажем, че той има раково заболяване. И още по-голяма драма е, когато преди години не сме могли да убедим родителите да ваксинират детето си. Защото това са хора, които след това живеят с чувството на вина", споделя д-р Гергана Николова, главен координатор на „Коалиция HPV".
HPV засяга и мъжете
Макар ракът на маточната шийка да е най-яркият пример за последиците от HPV инфекцията, вирусът засяга и двата пола. Той причинява рак на половите органи при жени и мъже, както и рак на главата и шията. През последните четири десетилетия се наблюдава съществен ръст на раковите заболявания на главата и шията, причинени от HPV, особено в развитите страни.
Инфекция с високорисков тип HPV е свързана с по-рядко срещани аногенитални ракови заболявания, като рак на вулвата, влагалището, пениса и ануса. Високорисковите типове също могат да причинят рак на устата и гърлото. Последни изследвания показват връзка на инфекцията с рака на белия дроб, както и с безплодие при мъжете.
Националната програма за защита на всяко дете
През април 2025 година с Решение на Министерския съвет е приета Национална програма за първична профилактика на ракови заболявания, причинени от човешки папилома вирус (HPV) за периода 2025-2030 г. Програмата осигурява безплатна ваксинация, както ваксината, така и нейното прилагане.
През 2025 година безплатна първа доза могат да получат момичета на възраст от 10 до 15 ненавършени години и момчета на възраст от 10 до 14 ненавършени години. Втора доза, след интервал от 6-12 месеца от първата, могат да получат момичета на възраст от 10 до 16 ненавършени години и момчета на възраст от 10 до 15 ненавършени години.
Предвидено е поетапно увеличаване на възрастовата група при момичетата до достигане през 2029 година на 21-годишни жени. Ваксините се поставят от общопрактикуващите лекари, педиатрите и акушер-гинеколозите. Близо 800 педиатри и гинеколози вече се включват във ваксинацията.
Как действа ваксината
Ваксината, която се осигурява по програмата, е срещу най-честите причинители на ракови заболявания и брадавици – типове 6, 11, 16, 18, 31, 33, 45, 52 и 58. Тя пази срещу 9 от 14-те високорискови типа на вируса.
За изграждане на ефективна защита при деца до 14 години включително се поставят две дози от ваксината с интервал между приемите от поне 6 месеца. При по-големите лица се прилагат 3 дози с интервал между първи и втори прием , 2 месеца и между втория и третия, поне 4 месеца.
Важно е да се отбележи, че ако детето е получило безплатна първа доза, втората също ще бъде безплатна, дори да е навършило пределната възраст по програмата.
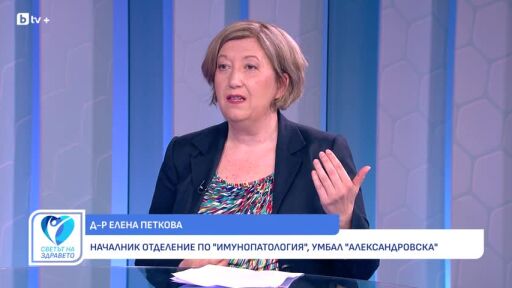
"Щом първата доза е получена в рамките на програмата, втората доза става автоматично безплатна. Единственото, което се изисква от родителите е да спазват интервала, защото той е посочен и е фиксиран. Не повече от една година след първата доза", обяснява д-р Кремена Пармакова, началник отдел „Надзор на заразните болести" в МЗ.
Защо е важно да се ваксинират децата
Ваксината е най-ефективна, когато се прилага при младежи, които още не са започнали да водят полов живот. Прилагането на ваксина срещу HPV в детска възраст има за цел образуваните постваксинални антитела да предпазват ваксинираните от онкогенна HPV инфекция, когато започнат сексуален живот. Данните показват, че заразяването става още през първите години на сексуална активност.
Ваксината съществува от 20 години и вече са поставени над половин милиард дози по света. Първите клинични изпитвания започват през далечната 1997 година. Изследванията за периода на първите 14 и 10 години показват, че имунитетът е траен и не се налага реимунизация. Няма регистрирани сериозни нежелани реакции.
"Няма нито цял вирус, нито има вирусната ДНК, така че не може да се говори за никакъв ефект не само за безплодие, а за каквото и да било. Това са просто два белтъка, които влизат в организма, изпълняват антигенната си функция и срещу тях организмът образува антитела", обяснява проф. Радка Аргирова, лекар-вирусолог.
Доказаната ефективност в света
След одобрението на първата ваксина срещу HPV през 2006 година има все по-голям брой доказателства относно ефективността ѝ срещу разпространението на HPV инфекциите, гениталните брадавици и раковите заболявания, причинени от HPV.
През последните години в редица държави в Европа и света, като Дания, Испания, Швеция, Великобритания, Шотландия, Австралия, Канада, САЩ, се наблюдава съществен спад на рака на маточната шийка при ваксинирани популации. Освен ефикасност при рака на маточната шийка, ваксините срещу HPV осигуряват и високо ниво на защита срещу аногенитални брадавици при мъже и жени, както и срещу аногенитални предракови лезии и намаляване на HPV инфекциите в устната кухина.
Обнадеждаващи данни за България
От Здравното министерство отчитат ръст в интереса към програмата. От началото на годината близо 3000 момчета са се ваксинирали срещу HPV. За 2025 година е постигнат обхват от 15%, което е значително подобрение спрямо най-ниския показател от 3% през 2022 година.
България се намира на предпоследно място по имунизация срещу HPV в Европейския съюз, но постепенно ситуацията се подобрява. В България безплатна ваксинация срещу HPV за момичета, при заявено желание на родител, се осигурява от 2012 година. Първоначално ваксинацията е само за момичета на 12 години. От 2015 година обхватът се разширява с включването на 13-годишни момичета, а от 2021 година на възрастова група 10-13 години.
Ваксината не заменя профилактичните прегледи
"Ракът на маточната шийка е обществено значим въпрос, защото е предотвратим. 90% от случаите на рак на маточната шийка при жените се дължат на инфекция с човешки папиломен вирус. И можем изцяло да го предотвратим чрез първична и вторична профилактика", казва проф. Стефан Ковачев.
Ваксината помага в борбата с повечето високорискови щамове на HPV, но не с всички. Затова дори имунизираните жени не трябва да пропускат профилактичните гинекологични прегледи. В момента Здравната каса плаща за цитологично изследване на клетки от повърхността на шийката на матката, известно като цитонамазка.
По-съвременен метод е ДНК-анализът, който се плаща от пациентката. "Изключително висока чувствителност. Една вирусна частица да има, ще я намери. 35% е по-слабо чувствителна цитонамазката, отколкото ДНК теста. Това е огромен процент за лабораторните изследвания", обяснява проф. Радка Аргирова.
Ракът на маточната шийка е предотвратима диагноза
Ракът на маточната шийка е едно от малкото ракови заболявания, което може да се предотврати в 100% от случаите, чрез ваксина и редовни прегледи. През следващата 2026 година се очаква министерството да разшири обхвата на програмата за момичетата до 17 ненавършени години, което ще даде шанс на още повече млади хора да се защитят.
Всяко ваксинирано дете е една спасена възможност за здравословен живот, една предотвратена трагедия за цялото семейство. Защото когато говорим за HPV, говорим не само за статистика, а за реални човешки съдби, които могат да бъдат променени с една проста, безопасна и достъпна ваксина.
Съдържанието е информативно и не представлява консултация, препоръка или съвет. При въпроси относно вашето здраве, медицинско състояние или лечение, задължително се консултирайте с медицински специалист.