Захарният диабет тип 1 е автоимунно заболяване, което се развива поради липса на инсулин. Тя от своя страна се дължи на атакуването на бета-клетките в панкреаса, които произвеждат инсулин, от имунната система. За разлика от диабет тип 2, тип 1 не е свързан със затлъстяването и метаболитния синдром. Установява се при деца и млади хора.
Три са основните фактори, които определят същността на заболяването - генетична предразположеност, наличие на автоимунен процес и фактори на околната среда. Шансът да развием инсулинозависим диабет е по-голям ако имаме близки, които страдат от него.
Най-същественият белег на заболяването е деструкцията на бета-клетките на Лангерхансовите острови (образувания от ендокринна тъкан), разположени в панкреаса. Този процес се дължи на автоимунна реакция, която се развива на фона на определени фактори на околната среда от една страна и генетичната предразположеност на индивида от друга.
За отключващо събитие може да послужи най-често вирусна инфекция, при която се провокира нетипична имунна реакция, насочена директно към бета-клетките, в резултат на което те губят функцията си. Тази възпалителна реакция се нарича инсулит. Формират се автоантитела.
С напредване на автоимунния процес секрецията на инсулин прогресивно намалява. Концентрацията на глюкоза в кръвна може да се запази стабилна известно време докато функционират последните 20-25% от бета-клетките. След окончателната загуба на функция настъпва трайна хипергликемия (повишена кръвна захар).
Към момента тя се лекува с инжектиране на инсулин до края на живота. Обикновено захарен диабет тип 1 не се диагностицира преди по-голямата част от бета-клетките да бъдат унищожени. Изследвания показват, че самият инсулин може да се окаже ключов стимул на имунната атака към панкреасните клетки, като антителата срещу инсулина, както и срещу други протеини, са налични при индивиди, заболели от диабет от първи тип.
Клиничните симптоми на диабет тип 1 обикновено настъпват остро и се разгръщат в период от няколко дни до няколко седмици. Типичните изяви на заболяването включват патологично увеличена жажда (полидипсия), често уриниране (полиурия), повишен глад (полифагия) и загуба на тегло въпреки повишения прием на хранителни вещества.
Болните се оплакват от тежка умора, сънливост през деня, зрителни нарушения като замъглено зрение, трудно зарастване на рани, изтръпване на краката. Отличителен и животозастрашаващ симптом на диабет тип 1 е кетоацидозата. Тя спада към острите усложнения на диабета, при което в кръвта има повишено количество кетони.
Понякога кетоацидозата може да бъде първата клинична изява на заболяването. Характерните симптоми на кетоциадозата са дълбокото и учестено дишане, отличителен дъх на ацетон или на гнили ябълки (плодов дъх), гадене и повръщане, объркване, летаргия и ступор. При прогресиране на състоянието може да се развие и кома, която да завърши с летален изход.
Наличието на кетони в организма е знак за настъпващ диабет или за лош контрол върху вече диагностицирано заболяване. Пациентът трябва задължително да се свърже с лекуващия си лекар при наличие на високи нива на кетони в кръвта и/или урината, високи нива на кръвната захар и повръщане повече от два пъти за четири часа. Повръщането е опасно и ускорява прогресията на кетоацидозата.
Сред усложненията на захарния диабет от първи тип до кетоацидозата се нареждат диабетната ретинопатия; нефропатия; невропатия; развитие на чести инфекции и кожни изменения, които често засягат краката – възможно е да се стигне до ампутация; сърдечносъдови увреждания, повишен риск от инфаркт, хипогликемия.
Диагнозата на захарния диабет тип 1 обикновено не се поставя трудно. Диагностицирането се извършва от специалист – ендокринолог. След подробен разпит на пациента и установяване на типичните симптоми на болестта (полидипсия, полиурия, полифагия) се преминава през определени лабораторни изследвания. Те включват измерване на нивата на кръвната захар и гликирания хемоглобин.
Стойности на кръвната захар равни и по-високи от 7.0 mmol/l при две отделни измервания е показател за наличие на диабет. Гликираният хемоглобин дава информация какви са били средните нива на кръвната глюкоза в рамките на последните два-три месеца. Стойност на HbA1 с 6.5% или повече е индикатор за наличие на диабет.
Лечението на диабет тип 1 е персонализирано спрямо индивидуалните особености на пациента. Задължително се преминава към инсулинова терапия. Инсулинът се инжектира подкожно в точно определени дози, които зависят от тежестта на заболяването, честотата на хранене и вида на храната и двигателната активност на пациента.
Неизменна част от лечението е и спазването на хранителен режим, който се изготвя от специалист. Важна особеност на храните, с която всеки заболял трябва да бъде наясно, е техният гликемичен индекс. Това е мярка за количеството въглехидрати в храната и за това с колко ще се повиши нивото на глюкозата в организма при изяждането на един грам от конкретната храна.
Диетата включва консумация на храни, богати на фибри, замяна на наситените мастни киселини с ненаситени, избягване на бялата рафинирана захар, ограничаване на употребата на алкохол, спиране на тютюнопушенето.
Част от съвременния подход в лечението на диабета е използването на т.нар. инсулинова помпа. Тя представлява устройство с малки размери, което се носи извън тялото. Помпата се свързва с катетър, който се имплантира подкожно в областта на корема.
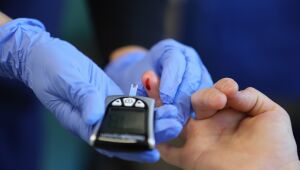
Помпите се настройват така, че да инжектират точно определно количество инсулин и по този начин облекчават ежедневието на пациентите, осигурявайки по-прецизен контрол върху нивото на глюкозата в кръвта. В домашни условия концентрацията на глюкозата в кръвта може да се проследи с помощта на специален апарат – глюкомер.
Източници:
- Учебник по вътрешни болести, Захарий Кръстев, 2010, 473-474 стр.
- https://www.mayoclinic.org/diseases-conditions/type-1-diabetes/symptoms-causes/syc-20353011